Lungenkrebs behandeln
Immuntherapie bei Lungenkrebs
Die Immuntherapie spielt neben anderen Therapieformen eine wichtige Rolle bei der Behandlung des Lungenkrebses. Sie macht sich das körpereigene Immunsystem zunutze, um die Tumorzellen als solche zu erkennen und zu bekämpfen. Beim nicht-kleinzelligen Lungenkrebs (NSCLC) kann die Immuntherapie vom Ärzt:innenteam mittlerweile in fast allen Krankheitsstadien eingesetzt werden, als einzige Behandlung oder in Kombination mit der Chemo- oder zielgerichteten Therapie. Beim kleinzelligen Lungenkrebs (SCLC) hat sich die Immuntherapie in Kombination mit Chemotherapie im fortgeschrittenem Stadium (extended disease) Stadium IV bewährt. Mehr Informationen zur Stadieneinteilung bei Lungenkrebs findest du auf dieser Seite.
Unterstützung für den Körper
Wirkung und Ziele
Eine Immuntherapie zerstört die Tumorzellen nicht direkt. Vielmehr unterstützt sie das körpereigene Immunsystem dabei, Tumorzellen besser zu erkennen, sie anzugreifen und im Idealfall absterben zu lassen.
Dazu musst du wissen, dass das Immunsystem normalerweise in der Lage ist, beschädigte oder veränderte Zellen zu erkennen und diese zu entfernen.
Wann kommt die Immuntherapie bei Lungenkrebs infrage – und wie wirkt diese? Dieses Video erklärt die wichtigsten Fakten rund um moderne Therapieoptionen.
Jede Zelle trägt auf ihrer Oberfläche Eiweiße, wie eine Art Fahne. Diese Eiweiß-Fahnen zeigen dem Immunsystem an, dass es sich um eine gesunde, körpereigene Zelle handelt. Bei Tumorzellen sind diese Eiweiß-Fahnen verändert und die Zelle wird von dem Immunsystem als fremdartig eingestuft und angegriffen.

Bei der Entstehung von Krebs durchlaufen Körperzellen eine Reihe von zufälligen kleinen Veränderungen, die in der Summe dazu führen, dass sich die Zellen schnell und unkontrolliert teilen. Aus diesem Grund werden Krebszellen normalerweise auch als verändert bzw. fremd durch das Immunsystem erkannt und bekämpft. Das Problem hierbei ist, dass Krebszellen als Teil dieser Veränderungen auch die Fähigkeit erlangen können, das Immunsystem gezielt zu blockieren und so den Angriffen zu entgehen. Krebs ist damit bei den allermeisten Patient:innen keine Folge eines Immundefekts oder einer pauschalen Immunschwäche.
Beispielsweise können Tumorzellen sich vor dem Immunsystem tarnen, um nicht entdeckt und abgebaut zu werden. Diese Tumorzellen verlieren in der Regel ihre Eiweiß-Fahnen, die “Tumorzelle” anzeigen. Aufgrund der veränderten Eiweiß-Fahnen werden die Tumorzellen nicht mehr vom Immunsystem erkannt. Zusätzlich können Tumorzellen Immunzellen durch sogenannte “Immun-Checkpoints” deaktivieren und so ihre eigene Zerstörung verhindern. Mehr zu den Immun-Checkpoints findest du hier.
Das Ziel der Immuntherapie ist es, dem Immunsystem die Kontrolle über die Tumorerkrankung zurückzugeben. Dazu soll die Immunblockade der Tumorzellen umgangen werden, damit das Immunsystem wieder aktiv werden und den Tumor bekämpfen kann. Mehr Informationen zur Wirkweise gibt es weiter unten.
Wirkung
Checkpoint-Inhibitoren in Aktion
Krebszellen können sich auf unterschiedliche Art und Weise dem Immunsystem entziehen oder dessen Reaktion gezielt schwächen. Manche Krebszellen können Immunzellen durch das Auslösen sogenannter Immun-Checkpoints gezielt ausbremsen.
Hintergrund
Was sind Immun-Checkpoints?
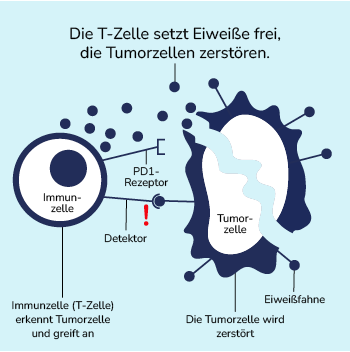
Immunzellen führen eine Art Sicherheitscheck durch und signalisieren, ob alles in Ordnung ist oder Gefahr besteht und ein Angriff erfolgen soll. Immunzellen sind dabei mit Detektoren ausgestattet, die es ihnen ermöglichen verschiedene Eiweiß-Fahnen auf Zelloberflächen zu erkennen. Da ein Detektor jeweils nur eine Fahne erkennt, sind Immunzellen mit mehreren solcher Detektoren ausgestattet. Die Detektion von Eiweiß-Fahnen veränderter Zellen aktiviert das Immunsystem und die detektierte, veränderte Zelle wird angegriffen.
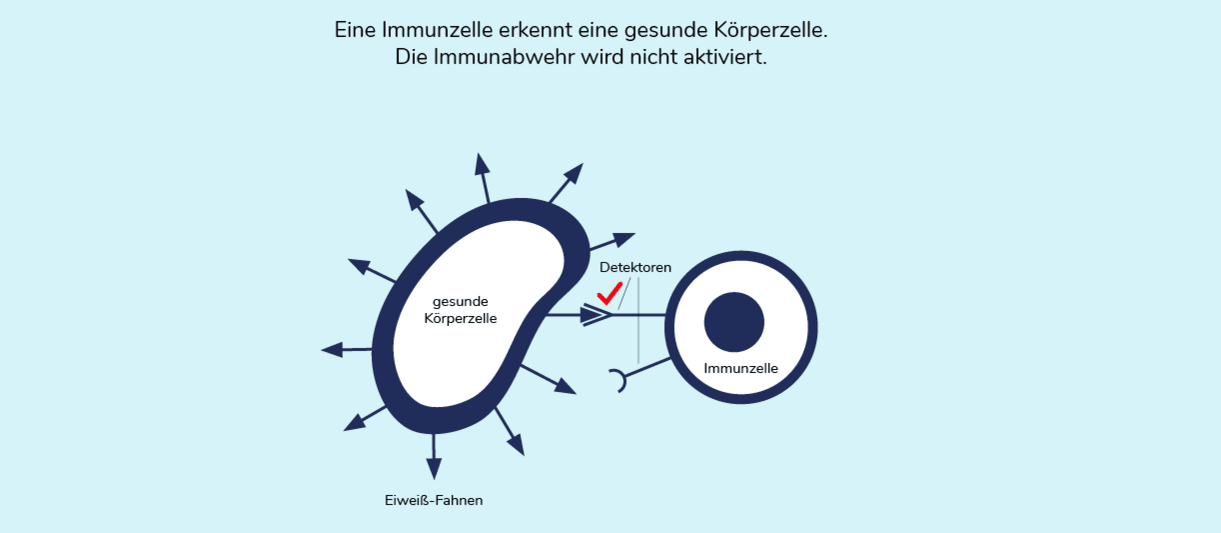
Während des Sicherheitschecks ist das Signal eines bestimmten Detektors entscheidend – z. B. dem PD1-Rezeptor. Der PD1-Rezeptor ist ein sogenannter Immun-Checkpoint und wichtiger Kontrollpunkt des Immunsystems. Er verhindert, dass das Abwehrsystem sich gegen gesunde Körperzellen richtet. Detektiert der PD1-Rezeptor eine passende Fahne, so wird KEIN Signal zum Angriff der Zelle versendet, es besteht keine Gefahr. Leider machen sich dies Krebszellen zunutze, indem sie diese Checkpoints gezielt aktivieren und sich dem Immunsystem entziehen. Sie schwächen also die Reaktion der Immunzellen ab. Durch dieses „Täuschungsmanöver“ kann der Lungentumor ungehindert wachsen.
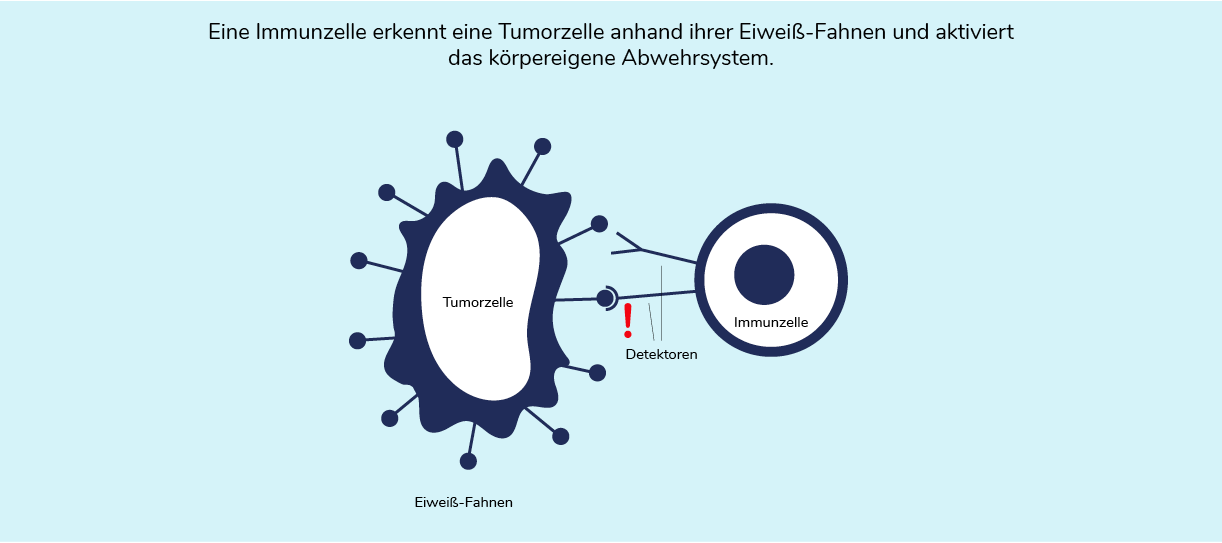
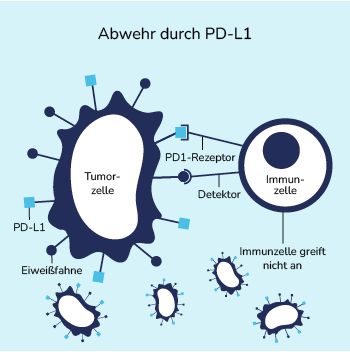
Eine Reihe zufälliger Veränderungen führt dazu, dass sich einige Tumorzellen tarnen und bei den Sicherheitschecks nicht durch das Immunsystem angegriffen werden. Diese Tumorzellen tragen bestimmte Eiweiß-Fahnen auf ihrer Oberfläche, z. B. die PD-L1. PD-L1 werden von PD1-Rezeptoren auf den Immunzellen erkannt und verhindern einen Angriff der Immunzellen.
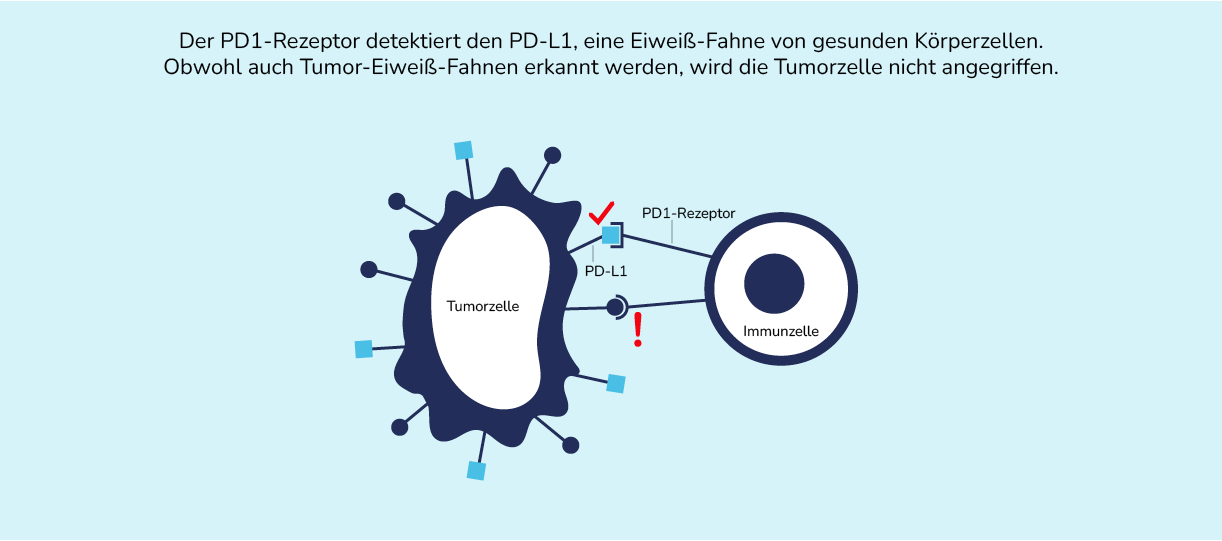
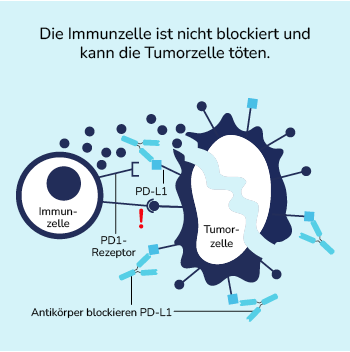
Die in der Immuntherapie eingesetzten Immun-Checkpoint-Inhibitoren können dies jedoch verhindern. Sie binden an PD-L1 und heben so die Blockade des Immunsystems durch Krebszellen auf. Die Tumorzelle wird enttarnt und wird gezielt angegriffen.
Ablauf der Immuntherapie
Eine Immuntherapie wird als Infusion in regelmäßigen Abständen (in der Regel alle 2-4 Wochen) verabreicht. Je nach Immuntherapie kann die Gabe des Medikaments eine Stunde dauern. Die Therapie wird bei akzeptabler Verträglichkeit meist bis zum Fortschreiten der Erkrankung gegeben und kann daher mehrere Jahre dauern. Sie kann ambulant oder in der Arztpraxis durchgeführt werden. Eine Immuntherapie kann mit anderen Lungenkrebstherapien wie z. B. der Chemotherapie kombiniert werden, um Tumorzellen noch effektiver zu bekämpfen.
Mögliche Belastungen
Nebenwirkungen der Immuntherapie
Immuntherapien sind in der Regel besser verträglich als beispielsweise die Chemotherapie. Da durch eine Immuntherapie das Immunsystem aktiviert wird, kann es in manchen Fällen zu starken Reaktionen des Immunsystems auch gegen die gesunden Zellen (Autoimmunreaktion) kommen. Das bedeutet, dass nicht nur Krebszellen, sondern auch gesunde Teile des Körpers, wie z. B. die Haut, Leber, Schilddrüse, Lunge oder der Magen-Darm-Trakt angegriffen werden. Dies kann ebenfalls zu Nebenwirkungen führen.
Müdigkeit und allgemeine Schwäche
Hautausschlag und Juckreiz
Anhaltender Husten
Durchfall
Fieber
Die Wirkweise der Immuntherapie sowie ihre Nebenwirkungen findest du kurz zusammengefasst in diesem Video.
Alltagstipps
Umgang mit Nebenwirkungen
Beobachte deinen Zustand vor sowie während der Therapie. Wie verändert sich dein Hautbild? Hast du Durchfall? Oder bist du von Fieber betroffen. Ein Therapie- oder Symptomtagebuch kann dir helfen, genauer über ein Symptom zu berichten und ihren Verlauf zu beobachten.
Um Hautreizungen und -ausschlägen vorzubeugen sowie entgegenzuwirken, vermeide Kosmetika, Parfüm oder parfümhaltige Pflegeprodukte, Haarfärbungen sowie Nagellack. Greife stattdessen lieber zu pH-hautneutralen Bade- und Dusch-Ölen sowie harnstoffhaltigen (Urea) Pflegeprodukten. Vermeide direkte Sonneneinstrahlung und verwende Sonnencreme mit Lichtschutzfaktor 50, wenn du dich bei gutem Wetter draußen aufhältst.
Um Entzündungen der Mundschleimhaut entgegenzuwirken, können mehrmals tägliche Mundspülungen mit Kamillentee oder Salzlösungen, Öl ziehen mit Oliven- oder Kokosöl sowie Eiswürfel lutschen helfen.
Bei Durchfall, Übelkeit sowie Erbrechen ist es wichtig ausreichend zu trinken sowie leichtverdauliche Lebensmittel zu sich zu nehmen. Am besten eignet sich weiche, mild gewürzte Kost, die in mehreren kleinen Portionen über den Tag verteilt eingenommen wird.
Gezielte Bewegung, allein oder in einer Gruppe, wirkt der Müdigkeit und dem Muskelabbau entgegen. Dabei sind Übungen aus allen Bereichen sinnvoll: sowohl Training für mehr Kraft und Ausdauer als auch Einheiten für mehr Flexibilität und Beweglichkeit, sowie Entspannungsübungen und Meditation, wie Yoga.
Bei Auftreten von unerwünschten Nebenwirkungen wird das Ärzt:innenteam entsprechende Maßnahmen ergreifen. Entweder werden diese gezielt behandelt oder es wird eine Pause im Therapieverlauf eingelegt. Zögere nicht, dich bei deinem Arzt oder deiner Ärztin zu melden, wenn dir diese oder andere Nebenwirkungen auffallen. Hier findest du außerdem Informationen, was du selbst bei Hautreizungen und Durchfall tun kannst.
Deutsche Krebsgesellschaft, Behandlungsmethoden bei Lungenkrebs im Einzelnen, Stand: Juli 2018, URL:https://www.krebsgesellschaft.de/onko-internetportal/basis-informationen-krebs/krebsarten/definition/behandlungsmethoden-bei-lungenkrebs.html (zuletzt aufgerufen: März 2024)
Deutsches Krebsforschungszentrum in der Helmholtz-Gemeinschaft, Krebsinformationsdienst, Lungenkrebs: Behandlungsmöglichkeiten und Nebenwirkungen, Stand: März 2023, URL: https://www.krebsinformationsdienst.de/tumorarten/lungenkrebs/behandlung-uebersicht.php (zuletzt aufgerufen: März 2024)
Stärker gegen Krebs, Onkologische Immuntherapie, Stand: August 2022, URL: https://www.staerkergegenkrebs.de/onkologie/immuntherapie/ (zuletzt aufgerufen: März 2024)
Griesinger F et al. Onkopedia Leitlinien. Lungenkarzinom, nicht-kleinzellig (NSCLC), Stand: November 2022. URL: https://www.onkopedia.com/de/onkopedia/guidelines/lungenkarzinom-nicht-kleinzellig-nsclc/@@guideline/html/index.html (zuletzt aufgerufen März 2024)
Journal Onkologie, Immuntherapie, Stand: Mai 2022, URL: https://www.journalonko.de/thema/lesen/immuntherapie (zuletzt aufgerufen März 2024)
Griesinger F et al. Onkopedia Leitlinien. Lungenkarzinom, nicht-kleinzellig (NSCLC), Stand: November 2022. URL: https://www.onkopedia.com/de/onkopedia/guidelines/lungenkarzinom-nicht-kleinzellig-nsclc/@@guideline/html/index.html (zuletzt aufgerufen Mai 2024)
Griesinger F et al. Onkopedia Leitlinien. Lungenkarzinom, kleinzellig (SCLC), Stand: Januar 2023. URL: https://www.onkopedia.com/de/onkopedia/guidelines/lungenkarzinom-kleinzellig-sclc/@@guideline/html/index.html (zuletzt aufgerufen Mai 2024)
Immuntherapie-bedingte Nebenwirkungen und ihr Management, ESMO-Patientenleitlinienprogramm, URL: https://www.esmo.org/content/download/133758/2490221/1/DE-ESMO-Patientenleitlinie-Immuntherapie-bedingte-Nebenwirkungen-und-ihr-Management.pdf (zuletzt aufgerufen Juni 2024)
Deutsches Krebsforschungszentrum in der Helmholtz-Gemeinschaft, Krebsinformationsdienst, Immunsystem und Tumorwachstum, Stand: Mai 2017, URL: https://www.krebsinformationsdienst.de/tumorarten/grundlagen/immunsystem.php (zuletzt aufgerufen: Juni 2024)
Tipps für die Zeit der Immun- und Chemotherapie, Kliniken Köln, Stand: Januar 2021, URL: https://kliniken-koeln.de/upload/Broschuere_Chemo_18131.pdf (zuletzt aufgerufen: Juni 2024)
DE-84757/07-25